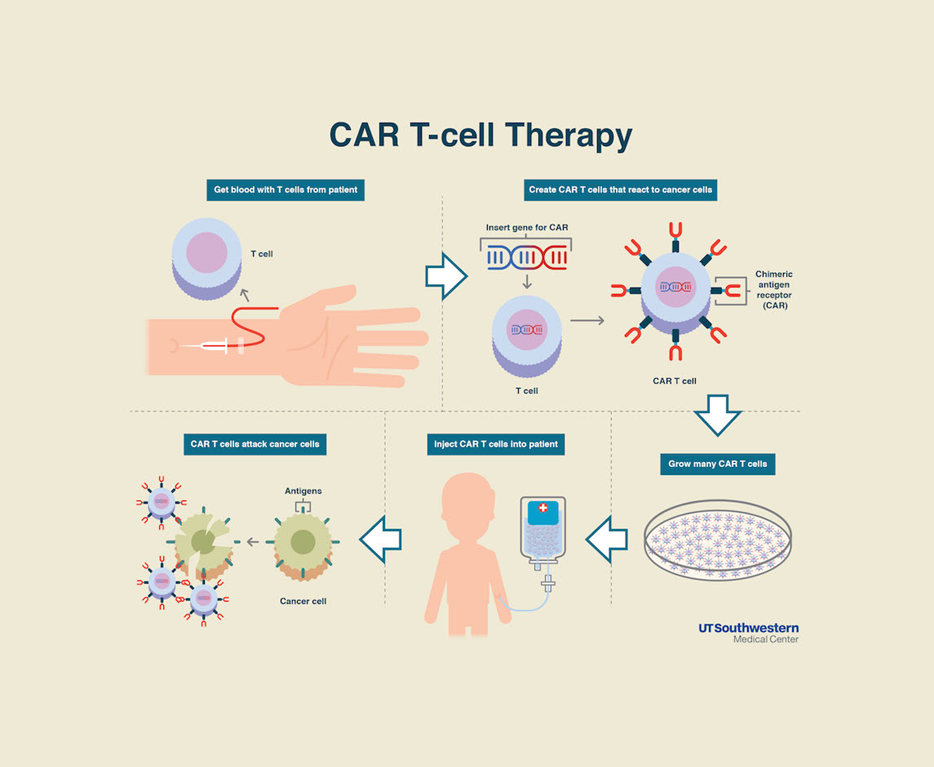
T-cellen zijn witte bloedcellen die door bacteriën en virussen beschadigde cellen in het lichaam kunnen aanvallen en opruimen.
T-cellen kunnen ook kankercellen aanvallen, maar zijn soms niet specifiek genoeg om hun werk te kunnen uitvoeren. Bij CAR-T-celtherapie veranderen de eigen T-cellen door genetische modificatie in CAR-T-cellen.
Daardoor kunnen de T-cellen een extra eiwit (Chimere Antigen Receptor (CAR)) aanmaken waardoor de kankercellen beter herkend worden en zo aangevallen kunnen worden.
Voor de behandeling worden bij een patiënt witte bloedcellen uit het bloed gefilterd. De witte bloedcellen gaan naar een laboratorium waar de T-cellen worden geactiveerd en een stukje DNA aan de T-cellen wordt toegevoegd, waardoor de T-cel het CAR eiwit gaat aanmaken en zo de kankercellen beter gaat herkennen. De CAR-T cellen die in het laboratorium gemaakt werden, worden opnieuw toegediend bij de patiënt. Na de infusie komen de CAR-T cellen de kankercellen tegen en worden ze geactiveerd. Ze zullen zich dan snel vermenigvuldigen en de kankercellen aanvallen.
Deze innovatieve therapie kan levensreddend zijn voor mensen voor wie er geen andere behandelingen meer mogelijk zijn.
CAR T-therapie wordt reeds wereldwijd gebruikt om bloedtumoren te behandelen, en andere indictaties, waaronder neuroblastoma, worden in klinische studies verder onderzocht. Onderzoekers van het Bambino Gesù Kinderziekenhuis in Rome toonden aan dat een CAR T-behandeling ook veilig en effectief is tegen neuroblastoom. In een klinische proef met 27 kinderen zorgde de behandeling voor een aanzienlijke toename van het overlevingspercentage. De resultaten werden gepubliceerd in een toonaangevend wetenschappelijk tijdschrift in april 2023.